Faktori rizika plućnog tromboembolizma specifični za žensku populaciju
FEMALE-SPECIFIC RISK FACTORS FOR PULMONARY THROMBOLISM
SAŽETAK
U periodu od dve godine u Institutu za plućne bolesti lečili smo 176 bolesnika od plućne tromboembolije. Od toga 92 žene/52,3%/ prosečne starosti 54,2 godine.
S obzirom da su za žensku populaciju kao etiološki faktori nastanka tromboembolizma specifični: trudnoća, porođaj, hormonska terapija i ginekološka oboljenja, analizirali smo grupu žena sa dokazanom plućnom tromboembolijom i od njih 27/29,3 %/ imalo je navedene faktore rizika. U tom periodu nismo lečili nijednu trudnicu.Lečeno je sedam porodilja, od kojih su tri porođene prirodnim putem, a četiri carskim rezom.Većina porodilja imala je znake infekcije, te smatramo da je ona favorizujući faktor razvoja venske tromboze i plućnog tromboembolizma.
U radu je analizirana upotreba hormonske terapije kao kontracepcija ili zbog substitucije nakon adneksektomije, sa posebnim osvrtom na vrstu, dozu i trajanje terapije. Ona je bila uzrok plućnog tromboembolizma kod šest bolesnica; tri su je uzimali kao kontracepciju, a tri kao supstitucionu terapiju. Smatra se da hormonalna terapija ima uticaj na ispoljavanje latentne kongenitalne trombofilije. Stoga pre propisivanja hormonalne terapije neophodno je prethodno ispitati inhibitore koagulacije.
Brojna su ginekološka oboljenja, benigna i maligna, kao i ginekološke operacije, koja uz dodatne faktore rizika pospešuju nastanak plućnog tromboembolizma. Deset bolesnica je ginekološki operisano i operativni zahvat je bio osnovni faktor rizika za nastanak plućne tromboembolije. Kod dve neoperisane bolesnice sa benignim tumorom, uzrok venske tromboze bila je venska kompresija izazvana veličinom tumora, a kod dve neoperisane sa malignim tumorom, plućni tromboembolizam je nastao u okviru paraneoblastičnog sindroma.
Kod svih ovih stanja i bolesti treba misliti i na mogućnost plućnog tromboembolizma da bi se blagovremeno prevenirao i započela antikoagulantna terapija.
Ključne reči: plućni tromboembolizam, perinatalno, hormonalna terapija, ginekološka oboljenja
SUMMARY
Of 176 patients treated for pulmonary thromboembolism in the Institute for Pulmonary Diseases in Sremska Kamenica over a two-year period, 92 (52.3%) were females, at the mean 54.2 years of age.
As women are exposed to female-specific risk factors for pulmonary thromboembolism such as pregnancy, delivery, hormonal therapy and gynaecological disorders, we analysed the female series with thromboembolism, detecting the latter risk factors in 27 (29.3%) of them. None of the females treated for thromboembolism in the analysed period was pregnant. We had seven just giving birth women, three of whom had a normal delivery; and four underwent a Caesarean section. Most of the women had infection signs, which are considered a predisposing factor for venous thrombosis and pulmonary thromboembolism.
Hormonal therapy, either as contraception or substitution after adnectomy, was analysed as well, paying special attention to the type, dose and duration of the treatment. The applied hormonal treatment induced pulmonary thromboembolism in six patients, as contraception or substitution treatment in three of them respectively. Hormonal treatment is considered to stimulate latent congenital thrombophilia. It is therefore necessary to examine the coagulation inhibitors prior to prescribing the hormonal treatment.
There are numerous gynaecological diseases, both malignant and benign, as well as gynaecological surgeries, which may contribute to the development of pulmonary thromboembolism. A gynaecological surgery was the major risk factor for pulmonary thromboembolism in ten patients. In two unoperated ones with a benign tumor, the venous thrombosis was induced by the venous compression due to the tumor size., while in another two patients with a malignant tumor pulmonary thromboembolism developed within the paraneoblastic syndrome.
The risk from pulmonary thromboembolism should always been taken into account with the mentioned diseases, so that it may be timely prevented and anticoagulation treatment introduced.
Key words: pulmonary thromboembolism, perinatal, hormonal treatment, gynaecological disorders
Prim. dr Jadranka Vučićević Trobok , Klinika za urgentnu pulmologiju, Odeljenje za plućne tromboembolije, Institut za plućne bolesti, Sremska Kamenica
UVOD
Potaknuti našim kliničkim zapažanjem da smo u poslednje vreme imali više porodilja i žena na hormonskoj terapiji koje su lečene od plućne tromboembolije odlučili smo da analiziramo etiologiju plućnog tromboembolizma kod žena u poslednje dve godine i ukažemo na doprinoseće faktore rizika.
Osnovu etiopatogeneze tromboze čini poznati Virchovov trijas, oštećenje endotela krvnog suda, usporen protok krvi, promena u sastavu krvi. Kod zdravih osoba proces koagulacije i fibrinolize je u stalnoj dinamičnoj ravnoteži. Brojna su stanja i bolesti koji utičući na neku od komponenti Virhovovog trijasa izazivaju poremećaj ove ravnoteže i razvoj tromboze. Najčešća stanja i bolesti koja predstavljaju rizik za razvoj venske tromboze su kardiovaskularne bolesti (srčane mane, poremećaji ritma, srčana slabost različite etiologije), bolesti vena (tromboflebitisi i flebotromboze površnih i dubokih vena), operacije (ortopedske, vena, abdominalne i druge), traume, i prelomi, maligna oboljenja, hronična respiratorna insuficijencija, ginekološka oboljenja, trudnoća i porođaj, dijabetes, sistemske bolesti, bubrežna i jetrena insuficijencija, sepsa, hipoksija, acidoza, hiperlipidemija, gojaznost, imobilizacija, hormonska terapija (kontracepcija), starost i pušenje.
Specifični riziko faktori za razvoj venske tromboze i plućne tromboembolije u ženskoj populaciji su trudnoća i porođaj, hormonska terapija (kontracepcija), ginekološka oboljenja-benigna (miomi i ciste jajnika) ili maligna (karcinom materice ili jajnika) kao i karcinom dojke.
PLUĆNI TROMBOEMBOLIZAM U TRUDNOĆI I POSTPARTALNO
Perinatalni period pogoduje razvoju tromboembolijske bolesti sa rizikom pet puta većim nego van trudnoće kod žena iste životne dobi. Iako je venski tromboembolizam retka komplikacija u trudnoći, on je jedan od vodećih uzroka mortaliteta majki. Tri puta je češći kod puerpera (0,6%), nego kod trudnica (0,26 %). Carski rez povećava incidenciju na 1-2% (1).
Trudnoća ne bi trebalo da dovede do oštećenja endotela venskog krvnog suda, ali su takva oštećenja moguća za vreme porođaja, a pogotovo za vreme carskog reza, koji povećava rizik od tromboze deset puta. Oštećenje endotela krvnog suda može nastati mehanički ili pod uticajem hipoksije, acidoze i bakterijskih toksina.
Trudnoća dovodi do usporene cirkulacije krvi, venske staze u donjim ekstremitetima i to mehaničkim pritiskom gravidnog uterusa i pogoršava se sa starošću trudnoće, a i hormonski dejstvom progesterona na venodilataciju. Usporen protok krvi izaziva i mirovanje u krevetu zbog komplikacija trudnoće.
U toku trudnoće dolazi i do promena u koagulacionom i fibrinolitičkom sistemu. Tokom normalne trudnoće raste koncentracija fibrinogena (faktor I) za oko 50%, a povišene su vrednosti i VII, VIII, IX i X. faktora koagulacije. Vrednosti protrombina (faktor II) su neznatno povišene, a aktivnost faktora XI i XIII je nešto snižena. Raste broj trombocita i beta tromboglobulina u drugoj polovini trudnoće, a rastu i vrednosti plazminogena (4-8).
Predisponirajući faktori rizika za razvoj tromboembolizma u trudnoći mogu biti i prisustvo srčane mane, varikoziteti na donjim ekstremitetima, gojaznost, infekcija, dehidratacija, starost porodilje, povećan paritet i urođeni deficit inhibitora koagulacije (antitrombin III, protein C i S).
Sam porođaj i carski rez predstavljaju stanja koja omogućavaju razvoj duboke venske tromboze (DVT) i plućne tromboembolije (PTE), a predisponirajući faktori za njihov nastanak su oštećenje endotela venskog krvnog suda mehanički operacijom, hipoksijom izazvanom anemijom, toksinima bakterija u slučaju prisutne infekcije kao i hemokoncentracija zbog krvarenja.
Ishodište tromba za razvoj plućne embolije je najčešće u pelvičnim venama (50%) i u dubokim venama nadkolenice. Duboka venska tromboza je u početku potpuno asimptomatična, a klinička dijagnoza DVT se postavlja samo u 37 % slučajeva. Septični pelvični tromboflebitis je ozbiljna komplikacija koja se može javiti nakon Carskog reza, ali i nakon produženog prirodnog porođaja. Rizik od plućnog tromboembolizma raste sa gestacijskom starošću, a postpartalno nastaje najčešće u prve dve nedelje. Stopa mortaliteta lečene plućne embolije je 3 % , a nelečene 15 %, što ukazuje koliko je značajno da se plućna embolija što pre prepozna, dijagnostikuje i započne antikoagulantna terapija (1,2).
PLUĆNI TROMBOEMBOLIZAM I HORMONSKA TERAPIJA
Prvi epidemiološki dokazi koji ukazuju na povećan rizik od venske tromboze pod uticajem oralne kontraceptivne terapije (OC) su se pojavili 1967. godine (7). I hormonska supstituciona terapija sa estrogenom ili u kombinaciji sa progesteronom povećava rizik od tromboembolizma (8). U većini studija se izveštava da je kod korisnica OC relativni rizik od DVT statistički značajan, a apsolutni rizik je bio mali. Najnovija epidemiološka ispitivanja ukazuju da godišnje 0,1 ili 0,2 na 1000 žena korisnica OC ima rizik od tromboembolijskih komplikacija. Smatra se da korišćenje OC otkriva do tada latentnu kongenitalnu insuficijenciju inhibitora koagulacije kao i faktor V Leiden mutaciju i da se kod korisnica OC povećava rizik od tromboembolijske bolesti osam puta (9). Kod korisnica OC fiziološka bazalna aktivnost koagulacije je pomerena prema višim nivoima, a uporedo sa tim prisutno je povećanje i fibrinolitičke aktivnosti.
Novije analize u Nemačkoj pokazale su da je incidencija tromboze kod 27,5 % žena godišnje, ako su imale deficit antitrombina III i uzimale OC, a 3,4% ako nisu uzimale OC. Kod žena sa deficitom proteina C nađeno je da 12% žena godišnje dobije trombozu ako su koristile OC, a 6,9 % ako nisu koristile OC. Kod onih sa deficitom proteina S incidenca tromboze se nije razlikovala u ove dve grupe ispitanika. Trombofilija podrazumeva urođeni ili stečeni deficit inhibitora koagulacije antitrombina III, proteina S i C, APC rezistenciju i protrombin G20210 A mutaciju. Najveći broj osoba ima APC rezistenciju, a ona je posledica faktor V Leiden mutacije. Stečena protein S deficijencija se javlja u trudnoći, a i kod korišćenja OC (9). Deficit proteina S je veći kod korišćenja većih doza estrogena, (kod korišćenja 30 μg estrogena dnevno je 24%, a kod korišćenja 20 μg je 14%) (10).
Ispitivanja su pokazala da estrogeni dovode do lakog porasta nekih faktora koagulacije i smanjenja koncentracije inhibitora koagulacije i da su ove promene u vezi sa dozom estrogena i javljaju se ako se daju visokodozni preparati, koji sadrže više od 50 μg estrogena. Pod uticajem estrogena zapaženo je i povećanje agregacije trombocita i aktiviranje fibrinolitičkog sistema, što se manifestuje povećanjem vrednosti plazminogena i smanjenje koncentracije inhibitora fibrinolize (11). Preparati čistog progesterona imaju mali uticaj na koagulaciju krvi. Od 1995. god. u nekoliko studija izveštava se da korisnice kombinovanih OC niskodozažnih sa manje od 50 μg estrogena i dezogestrelom ili gestodenom imaju veći rizik od venskog tromboembolizma nego korisnice preparata sa levonorgestrelom (12).
Prema ispitivanjima Svetske zdravstvene organizacije (WHO) pokazalo se da rizik od venske tromboze zavisi od dužine korišćenja preparata. Kod žena koje su koristile OC rizik od tromboze je bio deset puta veći u odnosu na žene koje nisu koristile OC u toku prve godine korišćenja, a kasnije je bio povišen ali samo dvostruko. Rizik od tromboze između aktuelnih korisnica OC koje su tri meseca prekinule da uzimaju OC bio je isti kao i kod onih koje nisu koristile OC (13).
Ispitivanja WHO je takođe pokazalo da kod korisnica OC rizik od tromboze raste sa starošću korisnice i gojaznošću kao i sa prisustvom urođene trombofilije (13). Zbog toga bi osobama sa pozitivnom porodičnom anamnezom za trombozu trebalo ispitati inhibitore koagulacije pre uključivanja hormonske terapije.
CILJ RADA
Cilj rada je da analiziramo bolesnike lečene od PTE tokom dve godine i utvrdimo učestalost PTE kod ženske populacije sa posebnim osvrtom na specifične faktore rizika: trudnoću, porođaj, hormonsku terapiju, ginekološka oboljenja i operacije.
REZULTATI
U periodu od dve poslednje godine u Institutu za plućne bolesti u Sremskoj Kamenici lečeno je 176 bolesnika sa plućnom tromboembolijom, prosečne starosti 52,3 god.
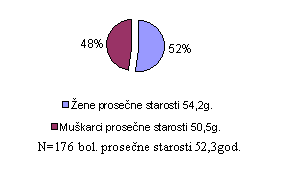
Bilo je 92 žene ili 52,3 % prosečne starosti 54,2 god. i 84 muškarca ili 47,7 % prosečne starosti 50,5 god. Posebno su obrađene bolesnice sa specifičnom etiologijom za plućni tromboembolizam.
U grupi žena najmlađa bolesnica je imala 21 godinu a najstarija 82 god. Mlađih od 45 god. starosti sa PTE bilo je 20 žena (18%).
Etiologija plućnog tromboembolizma kod žena
Kod naših bolesnica dijagnoza PTE je postavljena na osnovu: anamnestičkih podataka, kliničke slike, laboratorijskih nalaza (skoka enzima LDH i HBDH, pozitivnog D-Dimer-a), radiološkog nalaza, CT-a grudnih organa, EKG promena, ehokardiografije sa merenjem pritisaka u plućnoj arteriji i desnoj pretkomori, gasne analize i perfuzione scintigrafije pluća. Radi traganja za ishodištem tromboze, rađen je Duplex scan vena donjih ekstremiteta, po potrebi flebografija, kao i pregled drugih organa radi traganja za eventualnim malignitetom.
Od 92 žene koje smo lečili od PTE duboka venska tromboza (DVT) je bila osnovni uzrok kod 18 bolesnica (19,56%), kod tri je bila udružena sa kardiovaskularnim bolestima (KVB). Proširene površne vene imalo je 2 bolesnice, dijabetes 2 bolesnice, frakturu femura 2 bolesnice i sistemski lupus jedna bolesnica.
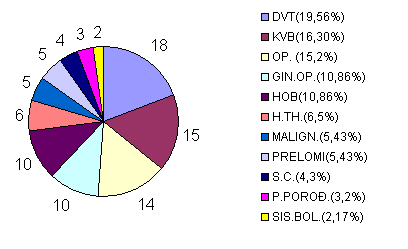
Operativni zahvati su imali učešća u nastanku PTE kod 24 bolesnice (26,08%). Ginekoloških operacija je bilo 10 (5 mioma, 2 operacije ciste ovari, 1 operacija tuboovarijalnog apscesa, 1 operacija karcinoma uterusa, 1 kiretaža). Operacije vena kod 5 bolesnica (4 ligature vena, a jedna plikacija vene cave inferior). Kod četiri bolesnice uzrok operacije je bio malignitet (u dva slučaja malignom dojke i u po jednom slučaju karcinom uterusa i sigme). Operacija kuka uzrokovala je PTE kod dve bolesnice.
Hronična opstruktivna bolest pluća sa respiratornom insuficijencijom (HRI) je uzrokovala PTE kod 10 (10,86%) bolesnica, kod njih su dugotrajna hipoksija, hiperkapnija sa posledičnom acidozom i poliglobulija bili favorizujući faktori.
Maligniteti su prouzrokovali PTE kod 6 bolesnica (6,52%) (kod 2 karcinom dojke, kod 2 karcinom sigme, kod 1 karcinom uterusa i kod 1 karcinom ovarijuma). Svi maligniteti su bili udruženi ili sa tromboflebitisima ili DVT.
Sedam porodilja je lečeno od PTE- 3 porođene prirodnim putem (3,2%), a 4 carskim rezom (4,3%). Hormonalna terapija je kod 6 bolesnica (6,5 %) imala značajan uticaj uz ostale faktore rizika za nastanak PTE.
Sistemske bolesti (lupus erithematodes i vaskulitis) su bili uzrok PTE kod dve bolesnice (2,17%).
Dodatni faktori rizika kao što su pozitivna porodična anamneza, gojaznost, pušenje bili su prisutni kod trećine bolesnica. Analizom obolelih od PTE utvrdili smo da je mali broj uz osnovni uzrok imao samo jedan dodatni faktor rizika, većina je imala dva i više faktora rizika koji su pospešili nastanak PTE.
Specifični faktori rizika plućnog tromboembolizma kod žena su:
- trudnoća
- porođaj (prirodnim putem i carskim rezom)
- hormonalna terapija
- ginekološka oboljenja i operacije
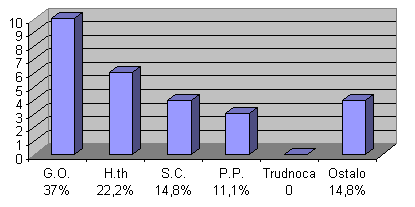
Za dve godine u Institutu za plućne bolesti lečeno je 27 bolesnica sa navedenom etiologijom prosečne starosti 39,7 godina. Njihovom analizom dobili smo sledeće rezultate:
- G.O.-ginekološke operacije 10
- H.th-hormonalna terapija 6
- S.C.-carski rez 4
- P.P.-prirodan porođaj 3
- Trudnoća 0
- Ostalo 4 (ginekološka oboljenja)
Dodatni faktori rizika za nastanak PTE u ovoj grupi bolesnika bili su i: pozitivna porodična anamneza, starost, pušenje, gojaznost, obolenje vena, infekcije, kardijalna i druga oboljenja.
Analizirani su dodatni faktori rizika kod ovih bolesnica i rezultati su prikazani na sledećoj tabeli.
| Dodatni faktori rizika nastanka plućne tromboembolije | |||||||
| Faktori rizika | porodična anamneza | DVT | površne vene | infekcija | kardijalna oboljenja | gojaznost | pušenje |
| Br. bolesnika | 13 | 12 | 9 | 12 | 10 | 15 | 12 |
U navedene dve godine, u Institutu nisu lečene trudnice sa plućnom tromboembolijom. Od sedam porodilja koje su lečene od PTE četiri je porođeno carskim rezom, a tri prirodnim putem. Sve bolesnice nakon operativnog zahvata imale su infekciju i DVT, dve pozitivnu porodičnu anamnezu i dve su bile gojazne. Prosečna starost bolesnica porođenih carskim rezom je 36,7 g. (najmlađa je imala 30, a najstarija 46 god. a kod nje je rađena veštačka oplodnja). Prosečna starost porodilja porođenih prirodnim putem je bila 27,6 god.
| Porođaj i PTE | ||
| Prirodni
|
Carski rez
|
|
| Broj porodilja | 3 | 4 |
| Vreme nastanka PTE | 2 nedelje-3 nedelje | nekoliko sati-2 nedelje |
| DVT | 2 porodilje | 4 porodilje |
| Infekcija | 1 porodilja | 4 porodilje |
| Gojaznost | 1 porodilja | 2 porodilje |
| Pozitivna porodična anamneza | 1 porodilja | 2 porodilje |
U dvogodišnjem periodu hormonalna terapija je bila uzrok PTE kod šet bolesnica prosečne starosti 35 g, najmlađa bolesnica stara 21 godinu, najstarija 46.god. Tri bolesnice su uzimale više godina hormonalnu terapiju kao kontraceptivna sredstva. Kod jedne od njih zbog metroragije je rađena kiretaža što se komplikovalo infekcijom, tuboovarijalnim apscesom i DVT, uz pozitivnu porodičnu anamnezu. Kod druge, zbog površne flebotromboze, rađena je ligatura vene safene magne (VSM) koja je bila komplikovana DVT i infekcijom a imala je i pozitivnu porodičnu anamnezu. Treća bolesnica na dugotrajnoj hormonalnoj terapiji je operisana zbog mioma uterusa, a imala je razvoj DVT i pozitivnu porodičnu anamnezu.
| Hormonalna terapija (kontracepcija) i PTE | |||||||
| starost bolesnice | dužina terapije | dodatni faktori rizika | |||||
| porodična anamneza | površne vene | DVT | infekcija | gojaznost | pušenje | ||
| 35 g. | više godina | da | da | da | |||
| 45 g. | više godina | da | da | da | da | da | |
| 46 g. | više godina | da | da | da | da | da | |
Preostale tri bolesnice su bile mlađe životne dobi od prethodnih. Prva stara 21 godinu, zbog neurednih menstruacija 3 godine uzimala Diane 35. Kod nje se razvio tromboflebitis vene femoralis superficijalis, a potom i PTE, a imala je pozitivnu porodičnu anamnezu. Druga bolesnica, 22 godine stara, zbog policističnih jajnika amenoree i hirzutizma lečena 6 meseci androcurom, a potom 6 meseci Diane 35 sa prekidima, a dodatni faktori rizika bili su gojaznost i prošrene površne vene. I treća bolesnica stara 41 g. nakon operacije ciste ovarii (adneksetomije) pet godina uzimala je Trisekvens, a imala je pozitivnu porodičnu anamnezu.
| Hormonalna terapija (supstituciona terapija) i PTE | |||||||||
| starost bolesnice | uzrok terapije | terapija | dužina terapije | dodatni faktori rizika | |||||
| porodična anamneza | površne vene | DVT | infekc. | gojaz. | pušenje | ||||
| 21g. | regulisanje menstrualnog ciklusa | Diane 35 | 3 godine | da | da | da | da | ||
| 22g. | policisticni jajnici, regulisanje ciklusa | Androkur Diane 35 | 6 meseci pauza
6 meseci |
da | da | da | da | ||
| 41g. | adneksektomija zbog ciste ovari | Trisecvens | 5 godina | da | |||||
GINEKOLOŠKE OPERACIJE KAO UZROK PTE
Histerektomija je urađena kod 5 bolesnica, zbog opsežnog krvarenja izazvanog miomom uterusa.
Adneksetomija sa histerektomioma je urađena kod jedne bolesnice zbog tuboovarijalnog apsceca, a druge zbog karcinoma uterusa. Adneksektomija je urađena zbog ovarijalne ciste kod dve bolesnice. Kiretaža zbog metroragije kod jedne bolesnice.
Kod svih ovih bolesnica uz operativni zahavt bila je pridružena infekcija. Pet bolesnica je bilo ekstremno gojazno, tri bolesnice su imale pozitivnu porodičnu anamnezu.
PTE je nastajala u prve dve do tri nedjelje nakon operativnog zahvata.
DISKUSIJA
Naša analiza je pokazala da od 176 bolesnika lečenih od PTE, 92 su bile žene (52,3%), a kao (29,3 %) uzrok PTE je bio neki od specifičnih faktora rizika za žensku populaciju (trudnoća, porođaj, hormonska terapija, kontracepcija, ginekološka obolenja i ginekološke operacije).
U perinatalnom periodu PTE je nastala kod četiri žene porođene carskim rezom i kod tri porođene prirodnim putem. Prosečna starost porođenih carskim rezom bila je 36,7 godina i one su bile znatno starije od žena porođenih prirodnim putem. Sve porodilje porođene carskim rezom imale su infekciju i duboku vensku trombozu. Polovina od njih imala je pozitivnu porodičnu anamnezu. U literaturi se navodi podatak da carski rez povećava rizik od tromboze deset puta (1). Sigurno da pored same operacije doprinoseći faktori za razvoj tromboze su i prisutna infekcija, prisustvo flebotromboze i varikoziteta, starost porodilje i pozitivna porodična anamneza. U svim slučajevima kada postoje i dodatni predisponirajući faktori smatramo da pre i postpartalno treba primeniti antikoagulantnu zaštitu niskomolekularnim heparinom ili nefrakcioniranim heparinom supcutano.
U našoj analizi bilo je šest bolesnica lečenih od PTE a koje su primale hormonsku terapiju bilo kao supstituciju ili radi kontracepcije. Smatra se da korišćenje OC otkriva do tada latentnu kongenitalnu insuficijenciju inhibitora koagulacije i da je kod korisnica OC rizik od tromboembolijskih bolesti povećan osam puta (9). U literaturi se navodi da su ispitivanja pokazala da estrogeni dovode do porasta nekih faktora koagulacije, smanjenja koncentracije inhibitora koagulacije, povećanja agregacije trombocita i povećanja vrednosti plazminogena, a smanjenja inhibitora fibrinolize (11). Ove promene su više izražene ako se primenjuju visokodozni preparati sa više od 50 mikro grama estrogena. Zbog toga pre odluke o ordiniranju OC treba ispitati trombofiliju, pa ako se ona utvrdi, hormonsku terapiju ne davati, a ako se ona pak mora uključiti utvrđenu trombofiliju ili prisustvo drugih favorizujućih faktora za razvoj tromboze, potrebno je bolesnicu zaštititi oralnom antikoagulantnom terapijom.
ZAKLJUČCI
- Kod trudnica sa pozitivnom porodičnom anamnezom za trombozu i/ili promenama na venama treba ispitati trombofiliju i ako se ona utvrdi pre i postpartalno, zaštiti je niskomolekularnim heparinom.
- Nastojati da se porođaj izvede prirodnim putem, jer carski rez povećava rizik od tromboze, deset puta.
- Postpartalno suzbijati infekciju, jer ona takođe povećava rizik od tromboze.
- Ženama sa pozitivnom porodičnom anamnezom za trombozu ne bi trebalo propisivati oralnu kontracepciju, a ako je baš neophodno propisati hormonsku terapiju, potrebno je prethodno ispitati i isključiti trombofiliju.
- Ako se trombofilija utvrdi i ordinira hormonalna terapija, u svim stanjima sa povećanim rizikom za trombozu treba, ih zaštititi antikoagulantnom terapijom.
- Pre i posle ginekoloških operacija, bilo zbog benignih ili malignih oboljenja, bolesnice koje imaju i dodatne faktore rizika za trombozu treba zaštititi niskomolekularnim heparinom.
LITERATURA
- Borg JY. Venous Thromboembolic disease and pregnancy. Rev Part 1996, 46/10/1229-33.
- Douketis JD, Ginsperg JS. Diagnostic problems with venous thromboembolic disease with pregnancy, Haemostasis 1995,25/1-2/58-71.
- Evans V, Laifer SA, Mc Nanley TJ, Ruzycky A. Menagment of thromboembolic disease associated with pregnancy, J Matern Fetal Med 1997,6 /1 /:21-7.
- Kukavica D, Bogdanov B,Trobok J, Trifkovic M. Dijagnosticko terapeutski trendovi u internoj medicini i hirurgiji, poglavlje u monografiji: Prevencija i lečenje tromboembolijskih komplikacija u trudnoći i postpartalno, N. Sad, 1996, 86-9.
- Maticki M, Milasinovic Lj, Bogdanov B. Tromboembolijska bolest-dijagnostički i terapijski problem u perinatalnom periodu u monografiji: Novine u perinatalnoj medicini, 1998, 76-9.
- Topalov V, Čikoš J. Srčana oboljenja u trudnoći, Monografija, N. Sad 1994.
- Progres in reproductive health research, Venous thromboemboliam, sa interneta: www.reproline.jhu.edu, mar 2003.
- Stephanie V, Seremetis MD. Sex-related differences in hemostasis and thrombosis. The Official Journal of the Partneship for Vomens health, sa interneta e-mail: info@mach.com.
- Vincler VH, Yiereeyn JP, et al. Routine screening for coagulation inhibitors prior to prescribing the pull: prevalence data from a large cohort of German pill starters, The Europen J of Contraception and reproductive Health Care 1, 1996, 47-52.
- Skouby SO. Clinical perspectives on a new gestodene oral cotraceptive containing 20 μg of etinilestradiol, Hemostasis, /the Congres of the Europen Society of Contraception 1996, Berlin 4-12.
- Schulz V. Hormonal contraception, Hormonal contraceptives and blood coagulation 1996, Berlin 4-12.
- Spitzer VO, et al. Third generation oral contraceptives and risk of venous thromboembolic disorders: An international case - control study, British Medical Journal, 1997;312:83-8.
- WHO Collaborative study of cardiovascular disease and Steroid Hormone Contraception.venous thromboembolic disease and combined oral contraceptives: Results of an international multicentre case control study, 1995;346: 1575-82.